プレステージ
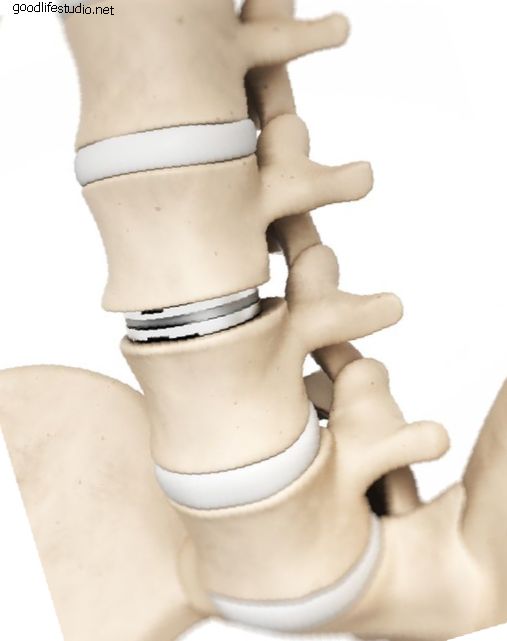
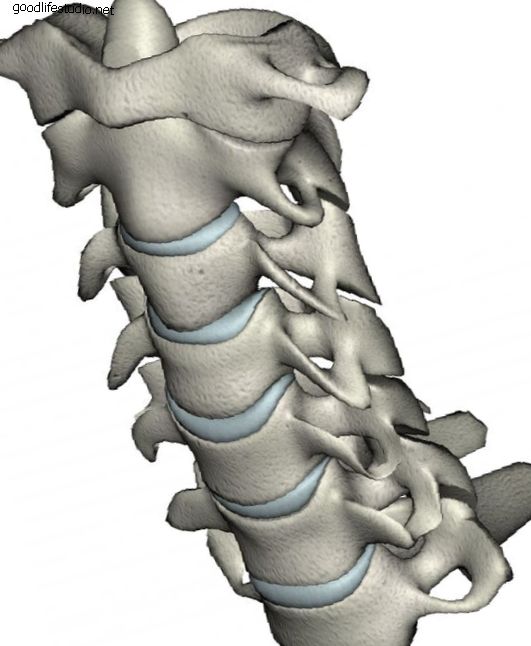
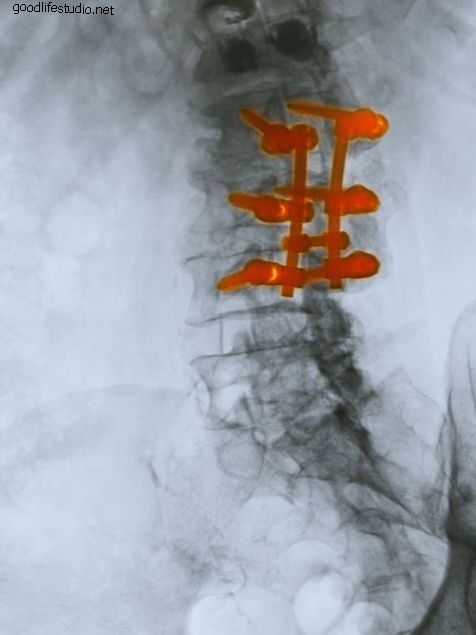
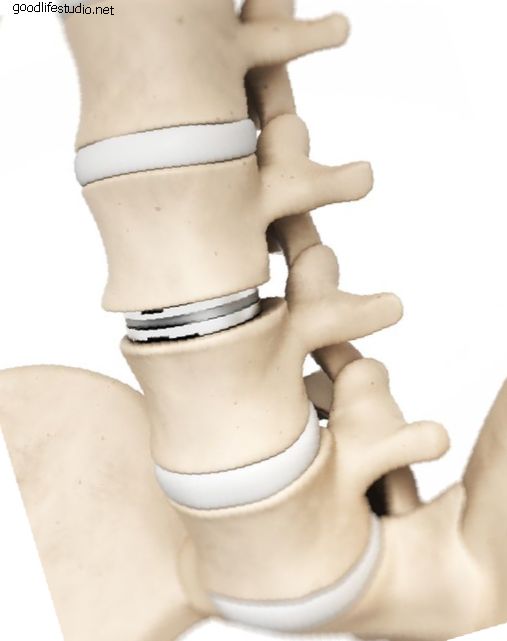
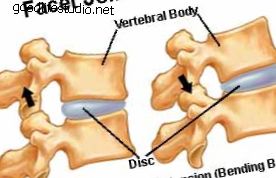
頸椎の椎間板は、首の正常な運動と機能にとって重要です。 椎間板の変性変化により、椎間板の乾燥した部分が椎間板の後ろの裂け目から押し出され、神経根が圧迫される場合があります。 また、変性過程を通じて形成された限局性の骨棘は、神経を圧迫する可能性があります。 非手術的治療が圧迫された神経からの首と腕の痛みの緩和をもたらさない場合、外科的減圧が適応となる。 標準的な手術手順 標準的な外科的手技は、使い古した椎間板全体を取り除き、神経の圧迫を取り除くことで、正面から頸部椎間板にアプローチします。 通常、フュージョンが実行され、モーションセグメントが安定します。 変性した椎間板が除去された椎体間に骨移植片が配置されます。 これは非常に成功した操作ですが、融合手順のために制限が存在します。 隣接する運動セグメントに対する力の増加により、癒合の上下で椎間板の変性の発生率が増加します。 骨移植は、患者自身の腸骨稜または死体骨のいずれかから必要です。 そして最後に、頸部カラー、内部プレートとネジ、またはその両方による術後の固定が必要です。 頸部人工椎間板置換 頸椎人工椎間板置換は、椎間板を取り除いた後、できるだけ多くの正常な運動を維持しながら運動セグメントを安定させる目的で、骨移植片の代わりに椎間板腔に配置されるデバイスです。 理論上の利点は、正常な首の動きを維持しながら隣接セグメントの変性の発生