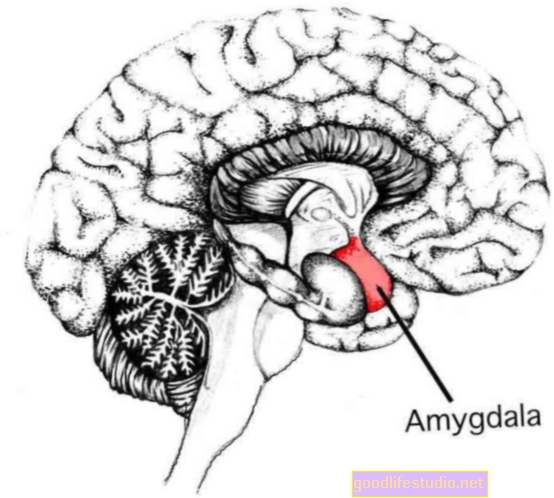
腹腔鏡下腰椎テクニック

腹腔鏡による低侵襲技術には、次のようないくつかの利点があります。
- 外科的合併症の減少
- 外科的失血の減少
- 術後鎮痛剤の使用の削減
- 融合疾患の回避
- 入院期間の短縮
- 日常活動への復帰速度の向上
腰椎腹腔鏡前方椎体間テクニックの役割は、症候性の脊椎運動セグメントの融合、減圧を獲得し、痛み、麻薬使用、および不動のリスクを最小限にすることです。
医師は、さまざまなツールを使用して、単純X線写真(X線)、CTスキャン、MRI、およびディスコグラムの痛みの研究などの腹腔鏡下脊椎テクニックについて患者を評価します。
腹腔鏡下前方椎体間テクニックは、以下の一般的な適応症のいずれかが明らかな場合の患者の選択肢です。
- 1または2レベルの椎間板疾患(L2からS1)
- ディスクスペースが大幅に狭まる場合
- 失敗した後方固定の改訂
- グレードI脊椎すべり症
- 分節不安定
腹腔鏡下前方椎体間テクニックは、以下の一般的な適応症のいずれかが明らかな場合、患者にとって選択肢ではありません。
- 手術部位での活発な感染
- 活動性の皮膚、肺、または泌尿器科感染
- 代謝性骨疾患-固定を損なう可能性のある椎骨ストックの量または質の損失
- 主に非器質的症状の存在(不均衡な痛み)
以下の状況のいずれかが存在する場合、患者は腹腔鏡下前方椎体間テクニックの候補ではない可能性があります。
- 病状は、術後の管理プログラムに参加する患者の能力を妨げます(神経筋障害、筋肉喪失)。
- 循環器系の問題(インプラントの部位における血栓性静脈炎、リンパ浮腫、または血管機能不全)
- 症候性心疾患
- 活動性悪性腫瘍
- 肥満(年齢と身長の理想よりも40%以上)
- 罹患レベルでのグレードIの脊椎すべり症
- 妊娠
- マルチレベルの運動セグメントの痛み
- 金属アレルギーまたは不耐性(金属デバイスの場合)
- 患者は高レベルの感情的ストレスを経験している
- たばこ使用
- 非ステロイド性抗炎症薬やステロイドなど、骨の治癒/融合を妨げる術後の薬物療法を必要とする病状
- 患者は腹腔鏡下固定術(腹腔鏡下診察)の候補ではありません。
患者の回復
動員
手術当日、患者は通常、椅子に動員され、3〜4回補助を受けて歩行します。 患者が午後早くまでに看護部門に戻り、麻酔から順調に回復している場合、PTは動員、身体力学、および手術当日の日常生活の活動を評価します。 外科医は、患者に装具が必要かどうかを判断します。 退院は通常、手術の1日後ですが、一部の患者は歩行が独立しており、POをうまく服用しており、経口鎮痛剤が有効な場合、手術の午後に退院します。
演習
手術後の最初の来院後、患者は通常、次のうち少なくとも1つを行うことが推奨されます:1日1〜2マイルを目標に歩く、水泳および/または水上歩行、および術後来院の6週間後に腹部等尺性を開始する(ただし、外科医は固定に懸念を持っています)。
真の脊椎可動域と安定性を回復するための典型的なリハビリテーションは、12週間で始まります。 最初に、患者は、腰部の可動域と安定性の運動を週に3回、4週間行うことが推奨されます。 その後、患者は、独立した腰部可動域と安定性運動プログラムを無期限に維持するように指示されます。
編集者注:これは、腹腔鏡下椎体間固定術の優れた患者の概要です。 外科医の好みのテクニック、経験、結果を必ず確認してください。