尾側硬膜外注射情報
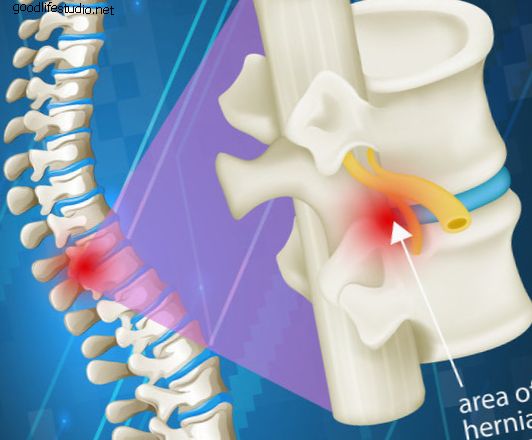
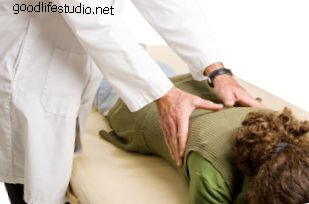
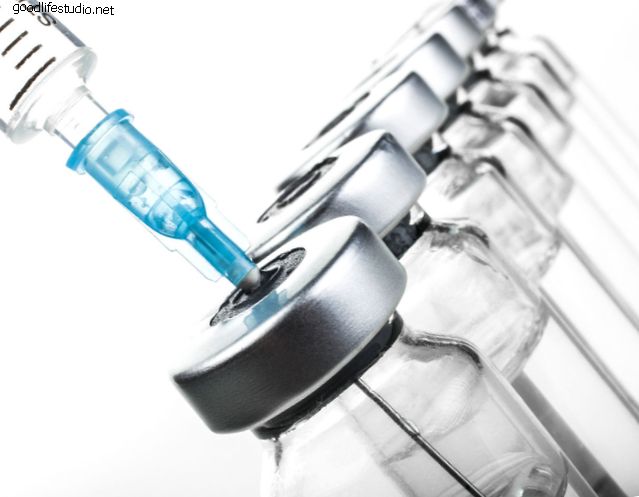
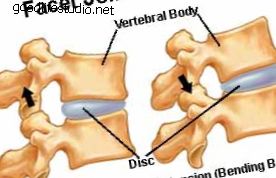
硬膜外腔とは何ですか?また、硬膜外注射とは何ですか? 脊椎の神経根を覆う部分は硬膜と呼ばれます。 硬膜を囲むスリーブ状の空間は、硬膜外腔と呼ばれます。 神経は、あなたの足に入る前に硬膜外腔を通過します。 神経は小さな神経穴から脊椎を離れます。 これらの神経は、損傷した椎間板または骨棘との接触による刺激により炎症を起こす場合があります。 これらの神経の炎症は、腰、hip部、部、および脚に痛みを引き起こす可能性があります。 硬膜外注射は、抗炎症薬(コルチゾン)を硬膜外腔に入れて、神経の炎症を軽減し、できれば症状を軽減します。 硬膜外注射は、抗炎症薬(コルチゾン)を硬膜外腔に入れて、神経の炎症を軽減し、できれば症状を軽減します。 神経の炎症を停止または制限することにより、治癒を促進し、痛みを軽減することができます。 常に役立つとは限りませんが、硬膜外注射はほとんどの人の痛みを軽減し、3〜7日以内に症状を改善します。 彼らは永久的な緩和を提供するか、理学療法のような他の治療がより効果的になる痛みの緩和の期間を提供するかもしれません。 医師は、約2週間から4週間の間隔をあけて、最大3回の硬膜外注射を注文できます。 繰り返し注入を実行するかどうかは、前の注入に対する応答に依存します。 硬膜外鎮痛から優れた緩和を得る場合、それを繰り返す必要はありません。 部分的に持続的な効果がある場合(>