背中の痛みと肥満
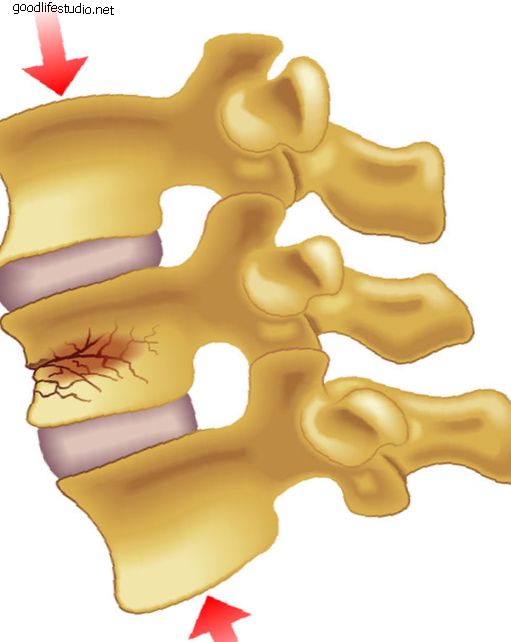
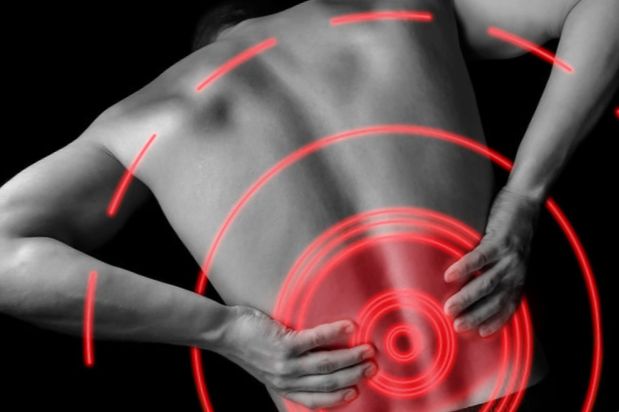
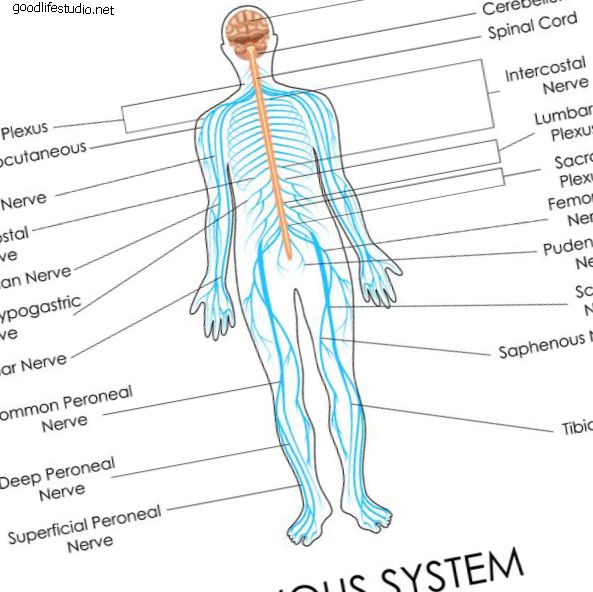
肥満は医学の専門家によって病気として定義されています。 太りすぎまたは肥満であることは、大人と子供に影響を及ぼす深刻な障害です。 ほとんどの人は、肥満が冠状動脈性心臓病、糖尿病、高血圧、結腸癌の発症に寄与することを知っています。 しかし、あなたは肥満が腰痛の一因であることを知っていましたか? それは本当です。 過体重または肥満であることは、骨粗鬆症、変形性関節症、関節リウマチ、椎間板変性疾患、脊椎狭窄、および脊椎すべり症に関連する症状に大きく寄与する可能性があります。 太りすぎや肥満は背骨にどのように影響するか 脊椎は、体の重量を支え、休息や活動中に発生する負荷を分散するように設計されています。 過剰な体重がかかると、脊椎は負担を吸収しなければならず、これにより構造的な損傷や損傷(例、怪我、坐骨神経痛)が生じる可能性があります。 肥満の影響を最も受けやすい脊椎の領域の1つは腰部、つまり腰椎です。 運動が重要な理由 運動不足は、背中、骨盤、大腿部の柔軟性の低下と筋肉の衰弱につながる可能性があります。 これにより、腰の曲線が大きくなり、骨盤が前に傾きすぎます。 さらに、これは適切な姿勢に有害であり、姿勢が弱くなると、脊椎の他の領域(首)が痛くなることがあります。 背中の痛みのみ年齢関連? これらの脊椎障害の原因の一部を通常の老化プロセスに追いやろうとする場合があります。 年齢とともに、体