脊椎圧迫骨折とは何ですか?
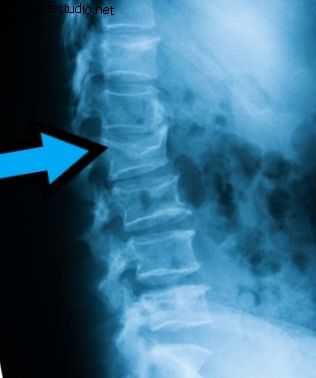
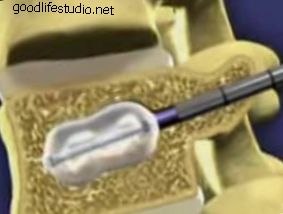
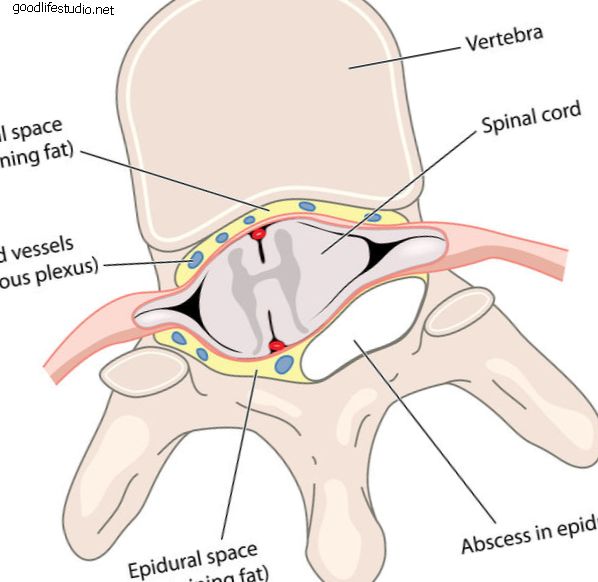
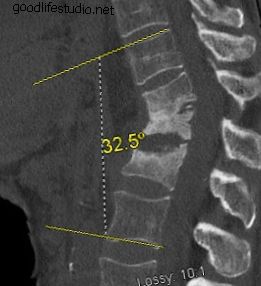
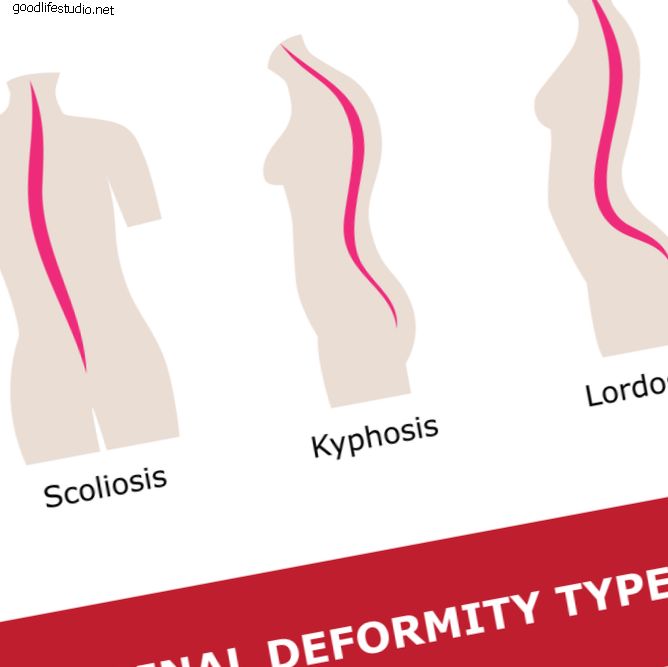
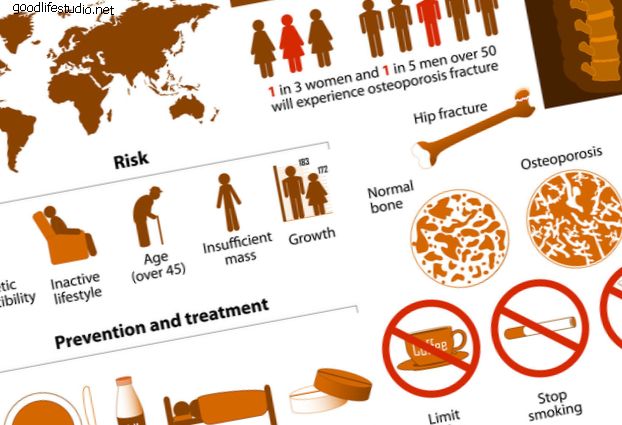
脊椎圧迫骨折は、脊椎圧迫骨折(VCF)とも呼ばれます。 このタイプの脊椎骨折は、重度の腰痛を引き起こし、全体的な健康に悪影響を及ぼす可能性があります。 VCFは、脊椎の1つまたは複数の骨(椎体または椎体)が骨折して脊椎骨を圧縮するときに発生します。 椎骨圧迫骨折 が発生すると、椎体が崩壊して、正常な椎体の高さが失われる可能性があります。 X線は脊椎骨折を示しています。 写真ソース:123RF.com。 脊椎の椎骨圧迫骨折は、骨強度(骨密度、質量)に悪影響を及ぼす代謝性骨疾患である骨粗鬆症の結果であることがよくあります。 骨粗鬆症は、古い骨を新しい骨に置き換える身体の能力を乱します。 骨の再建プロセス。 脊椎の骨が弱くなるのを感じることができないので、病気は通常、徐々に静かになります。 多くの人が、骨折後の骨粗鬆症を知っています。 また、骨粗鬆症関連の骨折は、股関節や手首などの他の骨で発生する可能性があります。 骨粗鬆症は脊椎圧迫骨折の唯一の原因ではありません。 また、傷害(転倒など)、特定の種類の癌および/または脊髄腫瘍の結果である可能性もあります。 脊椎圧迫骨折の合併症 複数の脊椎圧迫骨折は、脊椎の脊椎の高さを失い、くさび形になり、前かがみになった姿勢や背もたれのような姿勢の異常な変化を