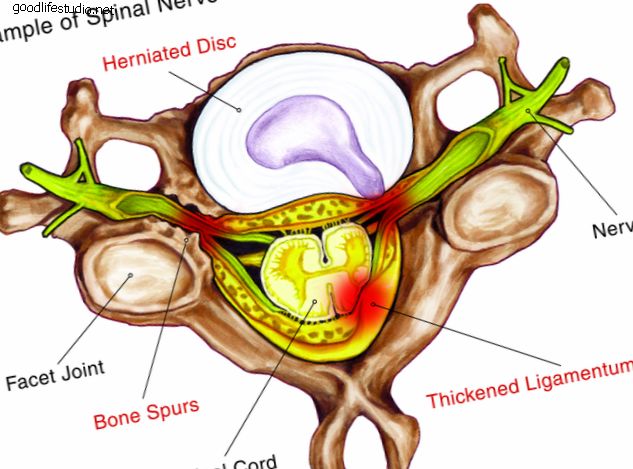
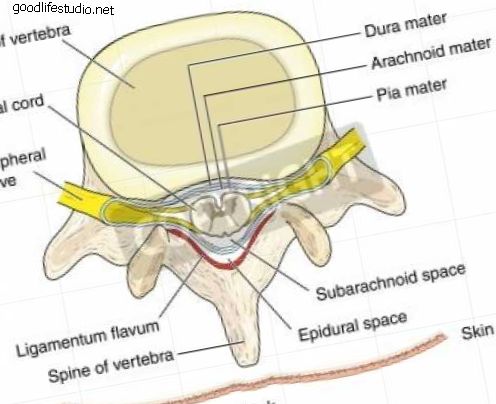
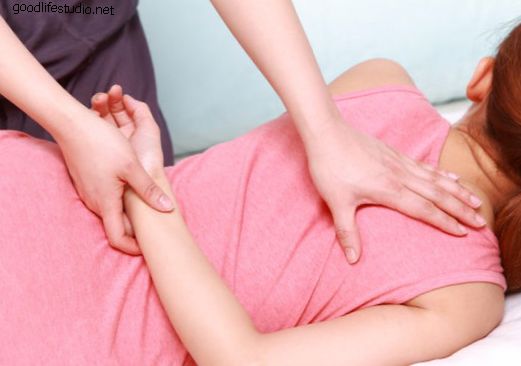
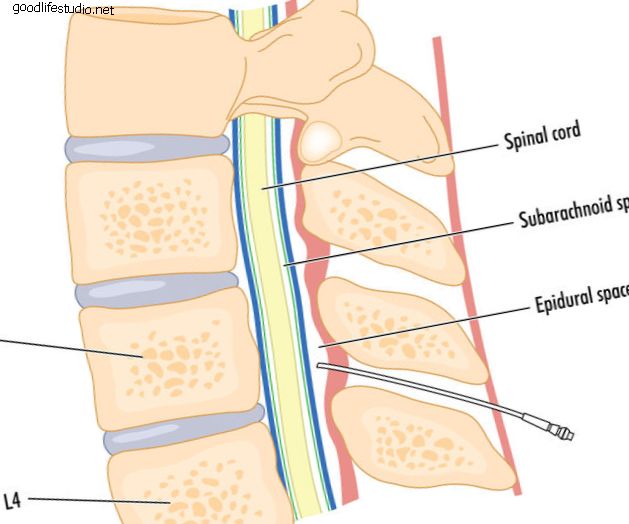
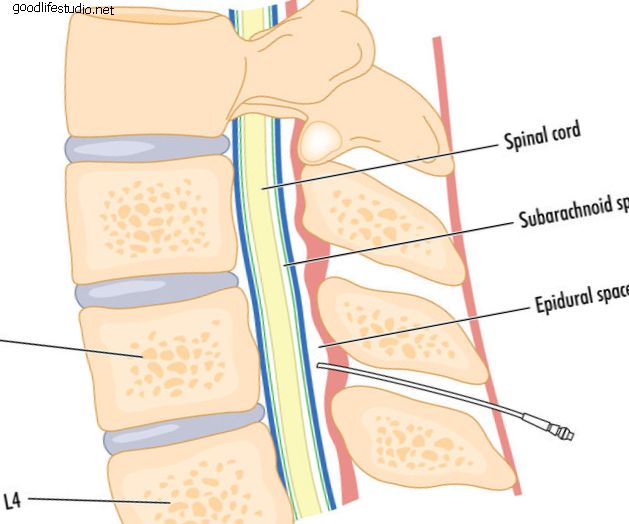
失敗した背部外科症候群のための非手術的介入
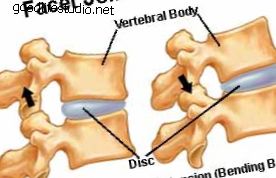
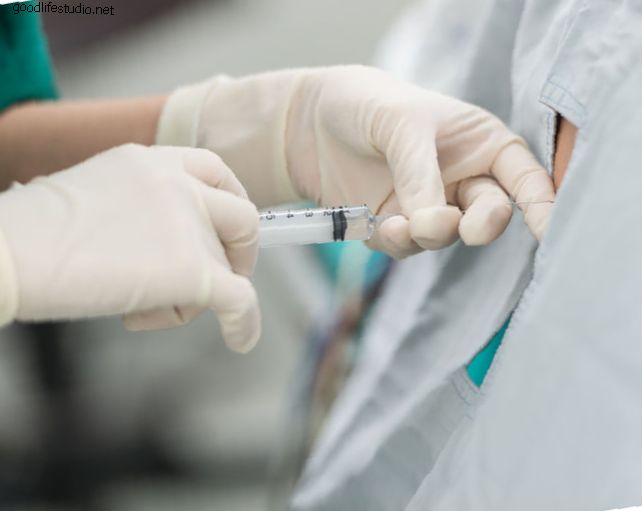
整形外科脊椎外科医のラルフ・ラシュバウム医師は、脊椎手術失敗症候群(FBSS)についてSpineUniverseによって提起された質問に答えます。 ここで、Dr。Rashbaumは、手術が選択的ではなく、患者と外科医の両方にとって重要な考慮事項である場合について説明します。 あなたは整形外科医ですが、非外科的介入の大きな支持者です。 理由を説明できますか? ラシュバウム博士: 患者集団で私が対処する最大の問題の1つは、何らかの理由で痛みが再発する可能性です。 インターベンショニストとしての私たちの仕事は、患者が脊椎手術を絶対に必要としない場合、脊椎手術から患者を遠ざけることです。 脊椎手術を受ける理由は1つしかありません。これは、進行性の神経障害です。 簡単に言えば、それは患者の神経または下肢が次第に弱くなっていることを意味します。 または、彼らは腸または膀胱の機能を失う可能性があります。 腸または膀胱機能の喪失は、緊急手術の絶対的な兆候です。 その統計的な発生率は1%の約0.4であるため、私たちが行うことの99.5%は選択的手術です。 腸または膀胱の機能障害は、緊急の医療が必要であることを示しています。 写真ソース:Shutterstock。 手術の別の絶対的な指標は、進行性の変形です。 それは、脊椎が角を形成し、潜在的な問題を引き起こす場所です。 私たちが行うことの90%は、良性