経椎間孔硬膜外注射は足と背中の痛みを治療します
硬膜外グルココルチコイド注射は、一般的に脚および/または背中の痛みのある患者に行われ、そのような痛みを和らげ、手術なしで可動性を改善します。 これらのステロイド注射は、他の保存的(非外科的)治療アプローチが失敗した後、治癒が起こるのを許すために、および/または手術を避ける試みとして時間を費やします。
経椎間孔注射の際、小径の鈍い針が、既存の神経根の骨の開口部を通して硬膜外腔に挿入されます(図1の神経孔を参照)。

図1.脊髄神経構造。
神経根および神経孔
写真ソース:SpineUniverse.com。
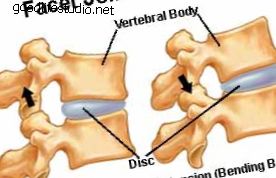
針のサイズは、従来の硬膜外アプローチで使用されるものよりも小さくなっています。 この手順は、神経根への損傷を防ぐのに役立つ蛍光透視法(リアルタイムX線)ガイダンスを使用して、腹部に横たわっている患者に対して行われます。 透視画像を強調し、針が適切に配置されていることを確認するために、放射線不透過性染料が注入されます(図2を参照)。 この技術により、糖質コルチコイド薬を従来の層間硬膜外アプローチを使用するよりも刺激された神経根の近くに配置することができます。 放射線への暴露は最小限です。

図2.放射線不透過性の経椎間孔拡大
正しい針の配置を確認するために染色します。
写真ソース:SpineUniverse.com。
治療される脊髄の状態と結果
適応には、大きな椎間板ヘルニア、椎間孔狭窄、外側椎間板ヘルニアが含まれます。 ほとんどの研究で椎間板ヘルニアと下肢痛の患者は、6週間で最大の改善を達成しました。 興味深いことに、経椎間孔硬膜外グルココルチコイド注射の長期的な成功率は71%から84%の範囲でした。
複数の注射が必要ですか?
原則として、最初の注射からほとんど軽減を得なかった患者は、2回目または3回目の注射からほとんど利益を得ませんでした。 腰椎変性変性の患者および以前の治療に失敗した患者は、経椎間孔ステロイド注射後の立位および歩行耐性を大幅に改善する可能性があります。 しかし、介入的疼痛管理医師の約15%〜61%のみが経椎間孔硬膜外注射を行っています。 興味深いことに、ほとんどすべての介入的疼痛管理医師は、従来の層間硬膜外注射を使用しています。
合併症
合併症はまれですが、頭痛、感染症、血圧の変化、出血、針挿入部位の不快感などが含まれる場合があります。 ステロイドの使用により、まれに血糖値と血圧が上昇し、脚の腫れが生じることはほとんどありません。 主な合併症、神経根の損傷は非常にまれです。 ただし、鈍い針を使用すると、この合併症のリスクをさらに減らすことができます。
鎮静しているが覚醒している患者
患者は鎮静されますが、介入により覚醒します。 処置中に医師と患者がコミュニケーションをとることが重要です。 硬膜外針の配置中または薬剤の注射中に重大な下肢痛が引き起こされた場合、医師は直ちに処置を中止し、針の位置と痛みの原因を確認します。
参照:
1. Botwin T、Rittenberg B. Am J Phys Med Rehabil 2002; 81:898-895。
2. Vad VB、Bhat AL、Lutz GE、他 背骨 2002; 27:11-16。
3. Lutz GE、Vad VB、Wisneski RJ。 Arch Phys Med Rehabil 1998; 79:1362-1366。