介護者の要因は病院の再入院に影響を与える
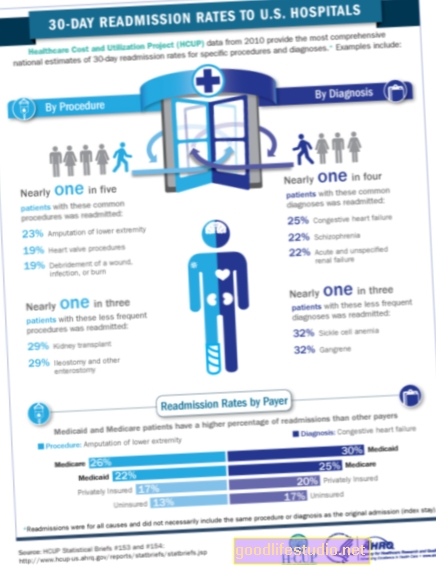
10月1日のように、再入院が発生する理由は時宜を得ています。メディケアは、心臓発作、心不全、または肺炎の診断のため退院後30日以内に再入院すると、病院にペナルティを課し始めました。
この法律は、メディケア患者の5人に1人近くが退院後1か月以内に病院に戻るという発見に対抗するために起草され、政府に2010年に追加で175億ドルの費用がかかりました。
政府は、個人が病院に滞在している時間の長さではなく、個人の診断グループから導き出されたメディケア受給者に病院ベースのケアに一括払いします。多くの人は、この支払い方法が病院を早期退院させる動機になっていると信じています。
新しい研究は、社会的環境要因が在宅医療患者の再入院にどのように寄与するかを理解することは、それらの患者のケアを改善すると同時に、メディケア支出を管理することを示唆しています。
ウィスコンシン大学–ミルウォーキーと同僚のHong Tao、R.N.、Ph.D.による研究は、ジャーナルに掲載されています 看護科学の進歩.
研究者らは、在宅医療を受けている1,268人の高齢患者の間で、繰り返し入院するリスクに影響を与える要因を調べました。
研究者は、定期的なメディケアが必要とする評価からのデータを使用して、社会的環境要因の重要性に焦点を合わせました:患者が一人で生活していたか他の人と一緒に住んでいたか、主な非公式介護者がいたかどうか、非公式介護の種類と頻度など提供されます。
全体として、研究の患者のほぼ21%が再入院し、ほとんどが病院から在宅医療に退院してから最初の20日以内に入院しました。
病院から在宅ケアに解放されてから60日以内の再入院と定義される再入院は、ケアの質の重要な指標です。
この研究は、社会的環境要因間のいくつかの重要な関連を発見し、これらの影響が発生するいくつかの経路を示唆しました。患者の機能的能力、つまり自分自身の世話をする能力は、患者さんの生活環境や、受けたインフォーマルケアの種類と頻度に影響を受けました。
患者の臨床状態と機能状態の違いが大きいほど、再入院のリスクが高くなります。
社会的環境要因は、患者の必要性とセルフケアを提供する能力との間のバランスを変更することにより、入院を繰り返すリスクに貢献しました。
臨床状態の変化により、患者の自己管理能力への要求が高まると同時に、セルフケアを提供することがより困難になりました。結果として生じる「セルフケアの不足」は、再入院のリスクの増加と関連していた。
非公式な介護者から受けたケアと援助の量は、セルフケア能力と再入院リスクに重要な影響を与えました。
セルフケアの不足に関連する他の患者の特徴には、肥満と認知(知的)能力が含まれます。一人暮らしの患者は再入院する可能性が低くなりました。おそらく、一人暮らしを選択した患者は、自立して機能し、自分自身のケアをすることができたためです。
以前の研究では、社会的環境要因一般、特に非公式な介護者が患者の転帰にどのように影響するかを調べた例はほとんどありません。
「再入院は費用がかかり、多くの場合予防可能です」とタオ氏らは述べた。
研究者たちは、彼らの研究が不必要な再入院を減らし、在宅医療の質を改善する戦略に影響を与えると信じています。
「[私たちの]調査結果は、在宅看護師が入院を減らす可能性がある特定のサービスを必要としている患者、たとえば患者の家族のサポートや有料の非公式な介護者からの援助を欠いている患者を認識するのに役立つ場合があります」と彼らは書いています。
良好な社会環境サポートのある患者は、「より高い機能的能力を持っている可能性が高いため、ほとんどの患者の最初の選択肢である自宅にとどまります」
この研究はまた、在宅医療患者の維持における非公式介護者の重要な役割を再確認しています。 「非公式な介護者は不必要な入院を防ぐためのソリューションの一部であり、これらの介護者が彼らの役割でどのようにサポートされているかにもっと注意を払う必要がある」と著者は付け加えた。
出典:Wolters Kluwer Health




















.jpg)







