脊索腫は成人の脊椎で最も一般的な悪性原発性骨癌です
脊索腫はまれで成長の遅いタイプの骨がんで、頭蓋底および/または脊柱のあらゆるレベルで発生する可能性があります-頸部、胸部、腰部、仙骨、または尾骨(尾骨)。 この記事では、脊椎の骨に影響を及ぼす脊索腫に焦点を当てています。
米国では毎年約300人が脊索腫と診断されています。 発生率は、年間100万人に1人程度と推定されています。 このタイプの骨腫瘍は、すべての骨がんの約3パーセント、および原発性脊椎腫瘍の約20パーセントに相当します。 原発性とは、腫瘍が脊椎で発生し、体内の別の場所に拡がっていないことを意味します。 他の臓器に拡がったがん性腫瘍は、 転移性と呼ばれます(例えば、転移性脊椎がん)。
脊索腫とは
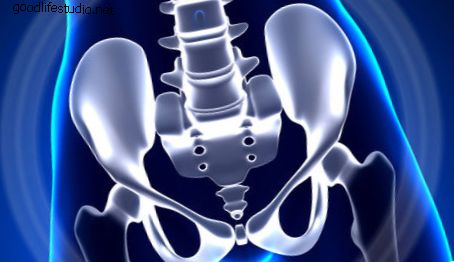
脊索腫は、仙骨(股関節の間にある)に見られる最も一般的な骨腫瘍です。 実際、脊索腫の約半分が仙骨に発生します。 ほぼ3分の1が頭蓋底で発生します。 脊索腫は、頸部(首)、胸部(背部中央)および/または腰部(腰部)脊椎からも発生する可能性があります。

脊索腫は、仙骨(股関節の間にある)に見られる最も一般的な骨腫瘍です。 写真ソース:123RF.com。
脊索腫には3つのタイプがあります。- 従来またはクラシック
- コンドロイド(最も攻撃性が低い;軟骨が関与する場合がある)
- 脱分化(最も侵攻性;骨および軟部組織に影響を及ぼすがんである肉腫に類似)
脱分化した脊索腫は転移する可能性が最も高いです。 脊髄脊索腫の20〜40%はどこでも、肺や肝臓などの身体の他の領域に転移します。
脊索腫はすべての年齢の人で発症することがわかっていますが、脊髄脊索腫は成人期の後半に発生する傾向があります。 男性はこの骨癌を女性よりも高い割合で発症します。
脊索腫の原因は何ですか?
脊索腫の大部分は、理由や明白な原因なしに発症するようです。 科学者は脊索腫がT遺伝子の変化に関係していると信じています。T遺伝子の変化は遺伝性であり、病気の家族歴のない人にも起こります。
T遺伝子が脊索腫とどのように関連しているかを以下に示します。T遺伝子は、胚の脊椎の成長に不可欠なタンパク質である短尾の作成に役立ちます。 Brachyuryは脊柱の前駆体である脊索と呼ばれる棒状の支持構造の開発を支援します。 脊索は消滅し、出生前に脊椎に置き換わりますが、脊索または頭蓋骨に脊索細胞が残る場合があります。 これらの細胞は脊椎骨を急速に再生および攻撃し始め、最終的に脊索腫腫瘍を引き起こす可能性があります。
T遺伝子の重複と活性の増加により、短尾タンパク質が過剰になりますが、研究者は、短尾タンパク質の過剰が脊索腫にどのように寄与するかを完全には理解していません。 また、脊索腫の多くの人はT遺伝子の突然変異を持たないため、この脊髄がんの原因を明確に理解するには、さらに作業を行う必要があります。
脊髄脊索腫の症状
頸部、背部、腕、および/または脚のしびれおよび/または脱力を含む痛みおよび神経学的症状は、脊髄脊索腫の最も一般的な症状です。 しかし、仙骨脊索腫の患者の多くは、局所疼痛を除いて、疾患の初期段階で症状がほとんどまたはまったくありません。 脊椎の脊索腫の位置に応じて、骨腫瘍は脊髄神経または脊髄を圧迫することがあります。 また、咽頭や直腸など、脊椎の外側の組織の他の臓器を圧迫することもあります。
頸部脊索腫に関連する症状:
- 首の痛み
- 腕の弱さまたはしびれ
- 声のHo声
- 嚥下困難
- 頭痛
- ダブルビジョン
腰椎または仙骨脊索腫に関連する症状:
- 腰痛または尾骨痛
- 脚の脱力感および/またはしびれ
- 膀胱と腸のコントロールの喪失
- 腰や尾骨の塊で、触ると柔らかい。
仙骨骨腫瘍は症状を引き起こさず、しこりの存在が仙骨脊索腫の最初の兆候であることがよくあります。
脊髄脊索腫の診断方法
医師は、X線、CTスキャン、骨スキャン、またはMRIを注文して、脊髄腫瘍を特定し、そのサイズ、位置、およびその他の重要な特性を判断する場合があります。 腫瘍が脊索腫かどうかを確認するには、生検が必要です。
2つの骨生検方法:
- 針生検中 、医師は中空針を使用して脊索腫腫瘍の小さなサンプルを抽出します。 この手順は通常、局所麻酔薬(麻酔薬)を使用して行われますが、夕暮れ時の鎮静または全身麻酔が必要になる場合があります。
- 大量の腫瘍サンプルが必要な場合、 外科的生検が行われる場合があります。 全身麻酔下では、病院または外来患者の環境で、外科手術中に腫瘍のサンプルが採取されます。
- 侵襲性が低く、患者の耐容性が良好であることから、 針生検が一般的に好まれます。 さらに、生検の部位と領域は、広がりまたは再発の原因になります。 腫瘍切除の一括切除を計画する場合、外科的切除の一部として計画されることがよくあります。 その結果、広いマージンの切除を達成するために重要な組織を犠牲にする必要があるため、口または直腸からの生検は避ける必要があります。 通常、正中線または傍正中後方アプローチが好まれ、腫瘍切除中の生検路切除を可能にするために、路を明確にマークする必要があります。
結論
脊索腫の診断には、病歴の注意深い検討が含まれ、身体的および神経学的な詳細な検査が含まれます。 臨床検査(血液など)、画像検査、生検所見の結果とともに、医師は診断を確認できます。 次のステップには、通常、あなたを含む医療チームのメンバー間の議論が含まれます。 一緒に、カスタマイズされた治療計画が考案されます。これには、ケアのさまざまな段階での症状の管理が含まれます。
ソースを見るアメリカ癌協会。 骨がんとは http://www.cancer.org/cancer/bonecancer/detailedguide/bone-cancer-what-is-bone-cancer。 最終レビューは2014年3月21日。2016年1月21日更新。2017年1月27日アクセス。
脊索腫財団。 脊索腫を理解する。 https://www.chordomafoundation.org/understanding-chordoma/。 2012年3月1日にレビュー。2017年1月27日にアクセス。
国立衛生研究所、米国国立医学図書館。 脊索腫。 https://ghr.nlm.nih.gov/condition/chordoma。 2015年5月レビュー。2017年1月24日公開。2016年1月27日アクセス。
希少疾患のための国家機関。 脊索腫。 https://rarediseases.org/rare-diseases/chordoma/。 2014年公開。2017年1月27日アクセス。