過食症の治療
過食症は、電解質の不均衡、心臓の問題(不整脈から心不全まで)、虫歯、歯周病、胃食道逆流、消化器系の問題など、重篤で生命にかかわる合併症を引き起こす可能性があります。
過食症はまた、通常、うつ病性障害および不安障害と同時に発生します。また、薬物使用や人格障害も併発する可能性があります。そして自殺のリスクが高まっています。
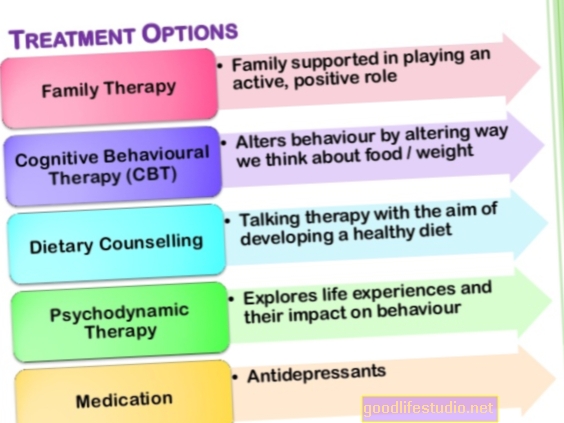
しかし、過食症は深刻な病気ですが、治療は成功し、個人は完全に回復します。子供と大人のための選択の治療は心理療法です。薬は役立つかもしれませんが、唯一の介入として提供されるべきではありません。通院治療が一般的に好まれますが、過食症の一部の個人はより集中的な介入を必要とするかもしれません。
心理療法
心理療法は過食症治療の基礎です。過食症の子供や10代の場合、摂食障害の治療ガイドラインと研究では、思春期の神経性過食症(FBT-BN)に家族ベースの治療を使用することを推奨しています。これには通常、6か月間の18〜20セッションが含まれます。 FBT-BNでは、親は治療の重要な部分です。セラピストは、親と子が協力的な関係を確立して定期的な食事パターンを作成し、代償的行動を減らすのに役立ちます。 FBT-BNの後半のフェーズでは、セラピストと親は、必要に応じて、子供がより自立することを支援します。最後のフェーズでは、セラピストは、親または子供が治療を終了することについて抱くあらゆる懸念に焦点を当て、再発防止の計画を作成します。
FBT-BNが役に立たないか、親が治療においてそれほど大きな役割を持ちたくない場合、次のステップは、特に青年期の摂食障害に合わせた個別のCBTです。この種のCBTは、体重や形状に関連する無秩序な行動や思考の変化とともに、ダイエットを減らすことに焦点を当てています。治療はまた、発達上の課題に焦点を当て、両親とのいくつかのセッションが含まれます。
成人の場合、ほとんどの摂食障害の治療ガイドラインと最新の研究によると、強化認知行動療法(CBT-E)は過食症の最良の証拠です。 CBT-Eは一次治療と考えられており、研究では他の治療よりも優れています。
CBT-Eは通常、20週間にわたる20セッションで構成され、最初のセッションは通常週2回です。それは非常に個別化された治療法です。つまり、セラピストは症状に応じて、一人一人のために特定の治療法を作成します。 CBT-Eには4つの段階があります。第1段階では、セラピストとクライアントが過食症を理解し、食事を安定させ、体重の問題に対処します。第2段階では、セラピストは「棚卸し」、つまり進捗状況を確認して次の段階の治療法を考案することに焦点を当てます。ステージ3では、セラピストが病気を維持するプロセスに焦点を当てます。これには、通常、ダイエットをなくし、形や食事に関する懸念を減らし、日々の出来事や気分に対処することが含まれます。最後の段階では、セラピストとクライアントは、後退をナビゲートし、彼らが行った前向きな変更を維持することに焦点を当てます。
ほとんどの治療ガイドラインでは、CBTの代替として対人療法(IPT)も推奨しています。 CBTをIPTと比較した研究によると、CBTはより速く作用する傾向がありますが、IPTは追いつき、大幅な改善と耐久性のある持続的な効果につながります。
IPTは、対人関係の問題が、自尊心の低下、否定的な気分、不安を引き起こし、個人がむちゃくちゃ食べたり、他の摂食障害の症状を引き起こしたりするという考えに基づいています。摂食障害の行動は関係と社会的相互作用をさらに破壊し、症状を引き起こす可能性があるため、これは終わりのないサイクルになります。 IPTは約6〜20セッション持続し、3つのフェーズがあります。
最初のフェーズでは、セラピストとクライアントは、個人の関係と症状、およびそれらが互いにどのように影響するかについての包括的な履歴を取得します。第2フェーズでは、セラピストとクライアントは、1つの問題領域と治療目標(一緒に設定されている)に焦点を当てます。 IPTには4つの問題領域があります。それは、悲嘆、対人役割の紛争、役割の移行、対人赤字です。たとえば、セラピストと臨床医は、親しい友人との葛藤とその解決方法に焦点を当てるか、大学進学の移行をナビゲートすることに焦点を当てるかもしれません。第3フェーズでは、セラピストとクライアントが治療の終了について話し合い、進行状況を確認し、治療後にその進行を維持する方法を特定します。
さらに、過食症に有望であると思われる他の治療法があります。たとえば、弁証法的行動療法(DBT)は当初、境界性人格障害および慢性的に自殺している個人を治療するために開発されました。摂食障害への適応において、DBTは、過食症や浄化を排除し、より充実した生活を作ることに焦点を当てています。それは、個人の健康的な感情的調整スキルと、他のスキルの中でも特にバランスの取れた食事へのアプローチを教えます。
別の有望な介入は21のセッションと7つの主要なターゲットを含む統合認知感情療法(ICAT)です。たとえば、過食症の人は、さまざまな感情状態を認識して許容する方法を学びます。定期的に食事をする。彼らが無秩序な行動の危険にさらされているとき、問題解決と自慰行動に従事する;自己受容を育む;治療後の摂食障害の衝動や行動を管理する。
薬
選択的セロトニン再取り込み阻害薬(SSRI)であるフルオキセチン(プロザック)は、過食症を治療するために米国食品医薬品局によって承認された唯一の薬物療法です。承認は主に2つの大規模な臨床試験に基づいており、フルオキセチンが過食症および嘔吐を軽減することがわかりました。フルオキセチン60〜80 mgの用量は、低用量よりも効果的であるようです。ただし、過食症の人の中には高用量に耐えられない場合があるため、医師は通常20 mgから投薬を開始し、投薬が効かなくなった場合は徐々に投薬量を増やします。
フルオキセチンの一般的な副作用には、不眠症、頭痛、めまい、眠気、口渇、発汗、胃のむかつきなどがあります。
他のSSRIは二次治療と見なされますが、いくつかの注意事項があります。摂食障害の薬物療法に関する2019年の記事によると、高用量のシタロプラム(Celexa)を服用している人のQTcの長期化にはいくつかの懸念があります。繰り返しになりますが、過食症の人も高用量が必要になる可能性があります。 (異常に長いQT間隔は、異常な心調律を発症するリスクの上昇と関連しています。)これにより、シタロプラムおよびおそらくエスシタロプラム(レクサプロ)の使用が制限されます。
SSRIの服用を突然中止しないことが重要です。これを行うと、一部の専門家が離脱と呼ぶ中止症候群を引き起こす可能性があるためです。これには、インフルエンザのような症状、めまい、不眠症が含まれます。代わりに、医師が薬の投与量をゆっくりと徐々に減らしていくのを助けることが重要です(それでも、これらの症状が依然として発生する可能性があります)。
青年期の薬物研究は非常に限られています。 2003年の1件の小規模なオープンラベル試験では、過食症の10代の10代におけるフルオキセチンの有効性について検討しました。フルオキセチンが効果的で忍容性が高いことがわかりました。ただし、この研究は再現されておらず、プラセボ対照試験は実施されていません。若年層のSSRIの方が自殺のリスクが高くなる可能性があるため、医師がこれらのリスクをクライアントや家族と話し合うこと、およびSSRIを処方されたクライアントを注意深く監視することが重要です。
さらに、成人の過食症の治療における三環系抗うつ薬(TCA)に関する多くの研究が行われています。過食症に最適なTCAはデシプラミン(ノルプラミン)です。心臓への影響、鎮静作用、抗コリン作用の副作用(口内乾燥、かすみ目、便秘、立ちくらみ、尿貯留など)が少ないためです。米国(2006年)の古い治療ガイドラインでは、TCAを最初の治療として使用することは推奨されていませんが、世界生物医学連合連合の2011年のガイドラインではTCAを推奨しています。
薬は役立ちますが、過食症の唯一の治療法として処方されるべきではありません。むしろ、それは治療を伴う必要があります。
薬を服用するという決定は、協調的なものでなければなりません。潜在的な副作用や中止症候群(SSRIを含む)など、医師とのあらゆる懸念について話し合うことが重要です。
入院およびその他の介入
外来治療は第一線の治療です。ただし、外来治療が機能しない場合、その人が自殺している、摂食障害の行動が悪化している、または医学的合併症が存在する場合は、より集中的な介入が必要になる場合があります。
強力な介入にはさまざまなオプションがあり、決定は個別に行う必要があります。一般的に、特定の介入は、重症度、病状、治療の動機、治療歴、共存状態、および保険の適用範囲によって異なります。
過食症のある人にとっては、摂食障害の住宅治療センターに滞在することが正しい選択かもしれません。このような施設には通常、心理学者、医師、栄養士などの幅広い専門家と、個別療法、集団療法、家族療法などの治療が含まれます。個人は24時間年中無休でセンターに滞在し、監視付きの食事を食べます。
過食症の人が重症であるか、他の深刻な医学的問題を抱えている場合、安定するのを助けるために短い入院入院が必要になることがあります。可能であれば、摂食障害の治療を専門とする病棟に滞在するのが最善です。
安全であると考えられる場合、その人は外来治療を受け始めます。これは部分入院(PHP)または集中外来治療(IOP)の可能性があります。 PHPは、医学的には安定しているが、摂食障害の行動に関与しないように構造とサポートを必要とする個人に適しています。通常、これは摂食障害センターに1日約6〜10時間、1週間に3〜7日行くことを意味します。個人およびグループ療法などのさまざまな療法に参加する。食事はほとんど食べますが、家で寝ています。 IOPは、1日数時間、1週間に3〜5日、さまざまな治療法を含む治療プログラムに参加し、そこで食事を1回食べることを含みます。
セルフヘルプ戦略
評判の良いリソースに目を向けてください。たとえば、あなたは本をチェックアウトするかもしれません あなたの摂食障害を打つ そして 10代に摂食障害がある場合. リソースを選択するときは、ダイエットや減量を推奨しないことを確認することが非常に重要です。どちらか一方に従事すると、過食症の行動が誘発され、永続するためです。 (離れておくもう1つのキーワードは「体重管理」です)。このPsych Centralの作品では、摂食障害の専門家であるJennifer Rollinが、クライアントに減量を約束することが非倫理的である理由を共有しています。 Rollinはこのポッドキャストとこのポッドキャストについても共有しています。
感情に効果的に対処する方法を学びます。不快な感情で座ることができないことは、摂食障害の行動に従事することにつながる可能性があります。ありがたいことに、感情の処理は、誰もが学び、練習し、習得できるスキルです。最初に、いくつかの記事(たとえば、痛みを伴う感情で座る方法)または感情に関する本(たとえば、 感情的な嵐を落ち着かせる).
メディアを監視します。メディアは摂食障害を引き起こしませんが、回復を複雑にし、食事療法や体重減少への欲求を深める可能性があります。ソーシャルメディアでフォローしている人、見ている番組、読んだ雑誌、その他の消費している情報に注意してください。デトックス、ダイエット、「食事プラン」を宣伝し、一般に特定の方法を探している人をフォローしないでください。代わりに、反ダイエットのアプローチを取り、あらゆる規模の健康の支持者である個人に従ってください。
アメリカ精神医学会。 (2013)。精神障害の診断と統計のマニュアル(第5版)。バージニア州アーリントン:American Psychiatric Publishing。
Anderson、L.K.、Reilly、E.E.、Berner、L.、Wierenga、C.E.、Jones、M.D.、Brown、T.A.、…Cusack、A.(2017)高レベルのケアで摂食障害を治療する:概要と課題。 現在の精神医学レポート、19、48、 1-9。 DOI:10.1007 / s11920-017-0796-4。
クロウ、S.J。 (2019)。摂食障害の薬理学的治療。 北アメリカの精神科医院、42、253-262。 DOI:10.1016 / j.psc.2019.01.007。
Gorrell、S.、Le Grange、D.(2019)思春期の神経性過食症の治療に関する最新情報。 北アメリカの精神科クリニック、42、2、 193-204。 DOI:https://doi.org/10.1016/j.chc.2019.05.002。
Hilbert、A.、Hoek、H.W.、Schmidt、R.(2017)。摂食障害の証拠に基づく臨床ガイドライン:国際比較。 精神医学における現在の意見、30、423-437。 DOI:10.1097 / YCO.0000000000000360。
Karam、A.M.、Fitzsimmons-Craft、E.E.、Tanofsky-Kraff、M.、Wilfley、D.E. (2019)。対人心理療法と摂食障害の治療。 北アメリカの精神科クリニック、42、 205-218。 DOI:10.1016 / j.psc.2019.01.003。
Kotler L.、Devlin M.J.、Davies M.、Walsh、B.T。 (2003)。神経性過食症の青年に対するフルオキセチンのオープン試験。 児童青年期精神薬理学ジャーナル、13、3、 329–35。 DOI:10.1089 / 104454603322572660。
National Institute for Health and Care Excellence(NICE)。 (2017)。摂食障害:認識と治療。 nice.org.uk/guidance/ng69から取得。
Pisetsky、E.M.、Schaefer、L.M.、Wonderlich、S.A.、Peterson、C.B.(2019)摂食障害における新たな心理療法。 北アメリカの精神科クリニック、42、 219-229。 DOI:10.1016 / j.psc.2019.01.005。
ウェイド、T.D。(2019)。神経性過食症に関する最近の研究。 北アメリカの精神科クリニック、42、 21-32。 DOI:10.1016 / j.psc.2018.10.002。















.jpg)











