低侵襲手術の紹介
低侵襲脊椎手術とは?
本質的に、低侵襲脊椎手術とは、通常は内視鏡による視覚化(すなわち、身体の内部を見るために設計された非常に小さなデバイスまたはカメラ)を用いた小さな切開による手術の実行です。

なぜ低侵襲脊椎手術が必要なのですか?
低侵襲脊椎手術は、筋肉関連の損傷を最小限に抑え、迅速な回復で脊椎円板の障害を効果的に治療したいという願望から発展しました。
従来、脊椎への外科的アプローチでは、回復時間が長くなる必要がありました。 たとえば、1990年代には、腰仙椎の固定のための最先端の処置は、計装された後外側固定でした。 この手順を実行するために、背中の筋肉を脊椎のアタッチメントから遠ざけ、外科医のスペースでロッド、ネジ、骨移植片を配置できるようにします。
第一に、この外科的アプローチ(すなわち、筋肉の切開)は、周術期の痛みの大部分を生み出し、完全な活動への復帰を遅らせます。 周術期の痛みの程度は、固有の副作用を伴う重大な鎮痛剤の使用を必要とします。 また、周術期の痛みの遅延の程度は、通常の日常活動と非身体的作業に戻ります。
第二に、通常の解剖学的な付着点から傍脊柱筋を解剖すると、これらの筋肉の瘢痕による治癒がもたらされます。 個々の筋肉の傷のさまざまな層が互いに独立して機能を失います。
さらに、このタイプの解剖は、筋肉の神経支配の喪失(すなわち、神経刺激の供給)をもたらし、その後の浪費を伴うことがわかった。 背中の筋肉が永久に衰弱します。 この弱さ自体は、症状(背部疲労型の痛みとして)および/または患者の機能を制限する可能性があります-特に肉体労働を行う人では。 腰椎への後方アプローチのこれらの副作用は、融合疾患と呼ばれています。
明らかに、脊椎への外科的アプローチに関連するこのような重大な筋肉損傷により、より侵襲性の低い外科技術の開発が必要でした。 低侵襲技術には、次のようないくつかの利点があります:-外科的合併症の減少-外科的出血の減少-術後麻薬性鎮痛薬の使用の減少-融合疾患の回避-入院期間の短縮-日常活動への機能復帰の速度の向上低侵襲技術の出現1980年代の腹腔鏡一般外科の出現により、他の外科専門分野が視覚化技術の応用を探し始めました。 胸部(胸部)および腰部(腰部)領域などの脊椎のセクションは、低侵襲技術を使用して露出できることが明らかになりました。
腰椎への腹腔鏡アプローチの開発
1980年代には、腰椎の露出を可能にする腹腔鏡技術が開発されました。 視覚化は可能でしたが、当初は、腹腔鏡チューブを介して導入でき、後方固定に匹敵する安定性を提供できる腰部運動セグメントの固定方法がありませんでした。 脊椎を腹腔鏡下で計測する能力がなければ、この新しい技術の用途は非常に限られていた。
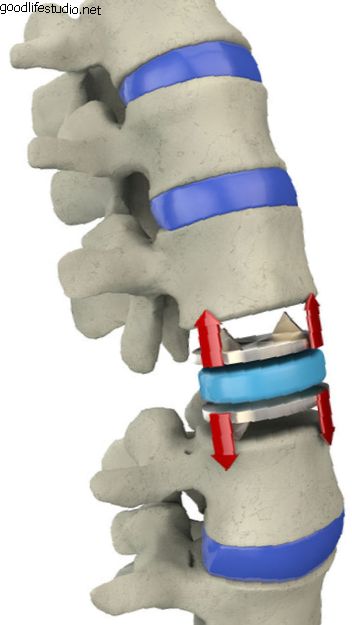
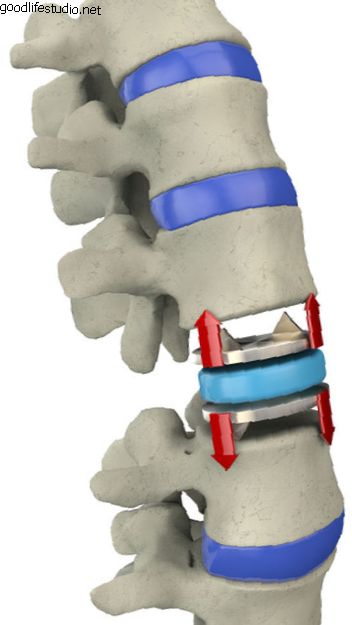
しかし、ほぼ同時に開発中の椎体間固定装置のクラス、すなわち、椎間板スペースにねじ込まれ、椎骨を融合する小さなインプラント(通常は円筒形)がありました。
生体力学的にテストすると、これらの椎体間スペーサーは、実際には、脊椎を安定化する従来の方法によって生成される屈曲/伸展剛性に等しいか、それを超えます。 椎体間固定装置によってもたらされる安定性が、融合を促進し、臨床的に患者の背中の痛みの症状を迅速に解消します。 当初、椎体間固定装置は円筒形で、チタン合金で構成されていました。 その後、テーパー設計のチタン合金ケージと骨バンク骨から形成された円筒形ケージが開発されました。 これらの装置には、患者の骨盤から採取した骨が詰め込まれており、椎間板腔にねじ込まれています。 椎体からの骨は、ケージを介して成長し、含まれる骨移植片を組み込み、隣接する椎骨を互いに融合します。 腹腔鏡技術と椎体間固定装置の出現の組み合わせは、外科医が腰椎を腹腔鏡で計装できるようにするために必要なブレークスルーを提供しました。
腰椎の最初の腹腔鏡前方椎体間固定は1993年後半に行われました。この技術の最初の臨床試験にはBAKデバイスが含まれていました。 このシリーズの最初の臨床研究者の1人として、機器を備えた後外側固定術と比較した場合、周術期の罹患率が大幅に減少することがわかりました。 脊椎固定術の平均入院期間は、計装後部手術で4〜5日、開放前部固定術で2〜3日、前部/後部結合手術は平均約6〜7日です。 著者の最初の腹腔鏡検査の結果と開放型後腹膜アプローチBAK臨床試験の結果を比較すると、その利点が明確に示されています。 (表1を参照してください。)
表1:腹腔鏡およびBAK内固定による前部椎体間固定術の比較(Heim、Altimari):
| 入院期間(日) | 腹腔鏡 | 開いた |
| 入院期間(日) | ||
| 1レベル | 1.37 | 3.98 |
| 2段階 | 1.5 | 4.90 |
| 失血(cc) | ||
| 1レベル | 96 | 224 |
| 2段階 | 150 | 407 |
| 手術時間(分) | ||
| 1レベル | 159 | 149 |
| 2段階 | 240 | 216 |
臨床的には、入院の劇的な減少は、脊椎への後方アプローチの周術期罹患率の減少における最初の利点として役立っています。 以下も発見されています。-術後麻薬性鎮痛薬の使用の大幅な削減-通常の日常活動への大幅な迅速な機能復帰-肉体労働を行う患者のリハビリテーションの成功
融合疾患現象を回避することに加えて、椎間板ケージを疾患のある椎間板腔に挿入すると、狭まった椎間板の高さが回復する。 これは、狭められた神経孔(神経根のスペース)を拡大するという非常に有益な効果があり、神経根の圧迫をある程度緩和します。 この効果はチェン博士らによって研究されており、博士は孔容積の回復と椎間板後部の高さの直接的な相関があることを発見しました。
要約すると、腰椎への低侵襲手術アプローチの最初の臨床経験は、適切な患者に適用された場合、標準的な後方脊椎アプローチに比べて測定可能な利点を提供するようです。 表2に、腰椎の腹腔鏡下前方椎体間固定の全体的な長所と短所を示します。
表2:腰椎の腹腔鏡下前方椎体間固定術
長所
- 周術期罹患率の減少
- 融合疾患の回避
- 椎間板の高さ/孔の容積の回復。 初期テクニック学習曲線
- 生体力学と骨生理学は前方固定を支持する
- 椎体間デバイスが提供する分節安定化
短所
- 脊柱管を直接減圧できない
- 大血管の解剖学におけるばらつき
- 初期テクニック学習曲線
脊椎への胸腔鏡アプローチの開発
1990年代初期に、腹腔鏡下一般外科手術と腰椎の腹腔鏡下手術の進化により、胸部病理学への低侵襲アプローチが開発されました。 胸部外科医は、胸腔鏡下解剖と胸腔の視覚化の技術を開始しました。 これは診断上、特に生検に有用でした。 スコープを介した胸腔の露出も脊柱の可視化を可能にすることが明らかになりました。
胸椎への標準的な開放外科的アプローチは、通常、開胸術(すなわち、胸壁に大きな開口部を作成する)を伴います。 最も一般的には、これはrib骨の除去を伴います。 胸腔鏡下露出は、胸壁の広範囲な違反を回避します。 外科医は一連の小さな穿刺を行います。 特定のツールとインプラントシステムにより、脊椎外科医は胸椎椎間板、生検椎体/腫瘍の除去、脊柱側curves症の湾曲、骨移植片の椎間板腔の解放、さらにこれらの小さな(1〜2インチの穿刺切開)を通して脊椎を機能させることができました。
手術中に、脊椎処置のために接近する脊椎の側面の肺が収縮し、脊柱が薄く透明な胸膜層の下に直接見えるようになります。 胸壁の構造的完全性は、胸腔鏡による視覚化のためのスペースを作成しますが、腹部では、通気が視覚化のためのスペースを作成します。
腰椎の腹腔鏡下露出の場合と同様に、正式な開放外科的アプローチの回避は、手術の手術組織の外傷を大幅に減少させます。 しかし、外科医は、腰椎または胸椎のいずれかに対して低侵襲アプローチを利用するという決定において、選択的であり続ける必要があります。 そのようなアプローチを利用する決定の最初の重要な前提は、患者の特定の病理がそのような方法で適切に治療されることを保証することです。
結論
この著者の信念は、近い将来、脊椎手術への低侵襲アプローチのさらなる応用が見られ、結果として罹患率が減少することです。 これは、患者のリハビリテーションを追跡する機能的アウトカム研究でさらに明らかになることが合理的に期待できる。

.jpg)